সিওপিডি সম্পর্কে যা না জানলেই নয়

ক্রনিক অবস্ট্রাক্টিভ পালমোনারি ডিজিজ বা সিওপিডি, রোগের একটি ধরণকে বুঝায় যা বায়ুপ্রবাহে বাধা এবং শ্বাস-প্রশ্বাসজনিত সমস্যা সৃষ্টি করে। এদের মধ্যে এমফিসেমা ও ক্রনিক ব্রোঙ্কাইটিস বিশ্বব্যাপী মৃত্যুর শীর্ষ তিনটি কারণের একটি। উল্লেখ্য যে, এই রোগে মৃত্যুর প্রায় ৯০ শতাংশই নিম্ন ও মধ্যম আয়ের দেশগুলোতে ঘটে থাকে।
সিওপিডি একটি প্রগতিশীল রোগ এবং সময়ের সাথে সাথে রোগীর অবস্থার অবনতি হতে থাকে। তবে এটি নিরাময়যোগ্য। যথাযথ ব্যবস্থাপনা সিওপিডি আক্রান্ত বেশিরভাগ রোগীকে উপসর্গ নিয়ন্ত্রণ রাখতে এবং স্বাভাবিক জীবনে ফিরে যেতে সাহায্য করে। সময় বাড়ার সাথে সাথে সিওপিডি’র উপসর্গগুলো বৃদ্ধি পেতে থাকে, যাকে এক্সারসিবেশন বা তীব্রতা বলা যায়।
কারণসমূহ
সিওপিডি-তে আক্রান্তের সম্ভব্য ঝুঁকিসমূহ হলো- ১) ধূমপান- দীর্ঘসময় যাবত ধূমপায়ীদের সিওপিডি-তে আক্রান্তের ঝুঁকি সবচেয়ে বেশি। আপনি যত বেশি সময় ধরে ধূমপানে আসক্ত, সিওপিডি’র ঝুঁকি তত বেশি। সিগারেট, গাঁজা, পাইপ বা হুঁক্কা ব্যবহারকারীদের পাশাপাশি দীর্ঘসময় যাবত ধূমপায়ীদের সংস্পর্শে থাকা ব্যক্তিরাও সিওপিডি’র ঝুঁকিতে থাকে। ২) অ্যাজমা আক্রান্ত রোগী– অ্যাজমা একটি ক্রনিক ইনফ্ল্যামেটরি এয়ারওয়ে ডিজিজ। অ্যাজমা রোগীদের সিওপিডি-তে আক্রান্তের ঝুঁকি থাকে। যেসকল অ্যাজমা রোগী ধূমপানে আসক্ত, তাদের ঝুঁকি আরও বেশি। ৩) ধুলোবালি এবং কেমিক্যালের সংস্পর্শে থাকা ব্যক্তি– দীর্ঘসময় যাবত ধুলোবালি, ধোঁয়া এবং কেমিক্যালের সংস্পর্শে থাকা ব্যক্তিদের, বিশেষ করে কারখানার কর্মীদের সিওপিডি-তে আক্রান্তের ঝুঁকি থাকে। ৪) জ্বালানীর সংস্পর্শে থাকা ব্যক্তিরা– জ্বালানী পোড়ানো, জ্বালানী উত্তোলন ইত্যাদি কাজের সাথে যুক্ত কর্মীদের সিওপিডি-তে আক্রান্তের ঝুঁকি থাকে। এছাড়া, রান্নাকালীন ধোঁয়াও ফুসফুসের জন্য ক্ষতিকর। ৫) জিনগত– আলফা-১-অ্যান্টিট্রিপসিন একটি জিনগত রোগ যা সচরাচর দেখা না গেলেও এতে সিওপিডি-তে আক্রান্তের ঝুঁকি থাকে। এছাড়া অন্যান্য সাধারণ জিনগত সমস্যার কারণে ধূমপায়ীরা সিওপিডি আক্রান্ত হতে পারেন।
উপসর্গসমূহ
সিওপিডি’র উপসর্গগুলো হলো, ডিসপেনসিয়া বা শ্বাসকষ্ট। এটি দীর্ঘসময় স্থায়ী হয়, সময়ের সাথে সাথে বৃদ্ধি পায় এবং শরীরচর্চা বা ব্যায়াম করার সময় বেড়ে যায়; দীর্ঘ সময় ধরে কাশি; ঘন ঘন এবং অতিরিক্ত মাত্রায় থুথু আসা ইত্যাদি।
সাধারণ সিওপিডি রোগীদের ক্ষেত্রে ডিসপেনসিয়া হলে শ্বাস নেওয়ার বাড়তি চেষ্টা, শরীরচর্চার সময় শ্বাসকষ্ট বৃদ্ধি পাওয়া, বুক ভারী হয়ে যাওয়া এবং হাঁপাতে থাকা ইত্যাদি বেশি মাত্রায় লক্ষ্য করা যায়। ফুসফুসের লক্ষ্যণীয় ক্ষতি না হওয়া পর্যন্ত সিওপিডি উপসর্গগুলো ঠিক মতো বোঝা যায় না। উপসর্গগুলো সময়ের সাথে সাথে বৃদ্ধি পেতে থাকে, বিশেষ করে ধূমপায়ীদের ক্ষেত্রে।
পরীক্ষা
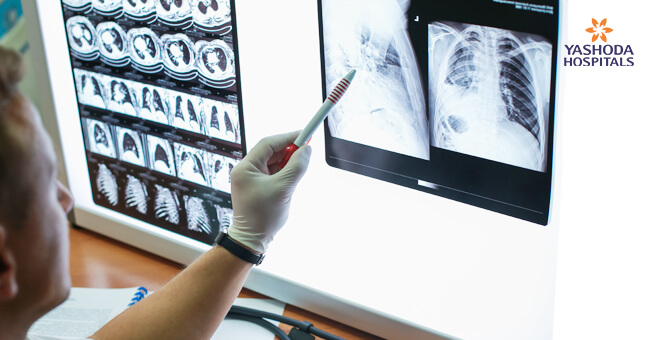
সিওপিডি নির্ণয় করা হয় এর উপসর্গ, ক্লিনিক্যাল পরীক্ষা এবং স্পিরোমেট্রি বা পালমোনারি ফাংশন পরীক্ষার উপর ভিত্তি করে। সিওপিডি নির্ণয়ের জন্য স্পিরোমেট্রিতে একটি নির্দিষ্ট মাত্রায় বায়ুপ্রবাহের সীমাবদ্ধতা আবশ্যক। বুকের এক্স-রে এবং সিটি স্ক্যান করতে রেডিওলজি পদ্ধতি ব্যবহৃত হয়। সিওপিডি আক্রান্ত রোগীকে স্পাইরোমেট্রিতে বায়ুপ্রবাহের সীমাবদ্ধতা, ডিসপেনিয়ার মাত্রা এবং এক্সারসিবেশনের ভিত্তিতে এ, বি, সি এবং ডি বিভাগে শ্রেণিবদ্ধ করা হয়। অতঃপর রোগীর অবস্থা অনুযায়ী চিকিৎসা করা হয়।
চিকিৎসা
সিওপিডি’র উপসর্গ কমাতে, ফ্রিকোয়েন্সি ও এক্সারসিবেশনের উপসর্গ কমাতে, শরীরচর্চার সহনশীলতা এবং সামগ্রিক স্বাস্থ্যের অবস্থা উন্নত করতে ফার্মাকোলজিক্যাল থেরাপি দেওয়া হয়। ব্রোঙ্কোডিলেটর ও ইনহেলড কর্টিকোস্টেরয়েড হলো ফার্মাকোলজিক্যাল-এর প্রধান দুটি ধরণ। সিওপিডি’র অবস্থার উপর ভিত্তি করে ঔষধ প্রদান করা হয়, যার অধিকাংশই ইনহেলেশনাল ফর্মে অর্থাৎ ইনহেলার, নেবুলিস্টিয়ান আকারে নির্ধারিত হয়।

সাপ্লিমেন্টাল অক্সিজেন ব্যবহার করা যেতে পারে। রোগীর রক্তে অক্সিজেনের মাত্রা কম থাকলে একটি বহনযোগ্য অক্সিজেন ট্যাংক ব্যবহার করা যেতে পারে। এছাড়া সিওপিডি গুরুতর পর্যায়ে চলে গেলে এলভিআরএসজিরো এবং ব্রঙ্কোস্কোপিক ইন্টারভেনশন-এর মতো পদ্ধতি দ্বারা লাং ভলিউম রিডাকশন সার্জারি করা সম্ভব।
পালমোনারি রিহ্যাবিলিটেশন এমন একটি চিকিৎসা পদ্ধতি যা সিওপিডি’র নানান কৌশল সম্পর্কে আমাদের শিক্ষা দেয়। এর মাধ্যমে মানুষ আরও ভালোভাবে শ্বাস নেওয়া ও শক্তি সঞ্চয় করা, যথাযথ খাদ্য গ্রহণ, যথাযথ শরীরচর্চা করা ইত্যাদি শিখতে পারে।
ঝুঁকি ও জটিলতাসমূহ
সিওপিডি’র ফলে বিভিন্ন ঝুঁকি ও জটিলতা দেখা দিতে পারে। যেমন; ১) রিসপিরেটরি ইনফেকশনস– সিওপিডি আক্রান্তদের ফ্লু, সর্দি, নিউমোনিয়া ইত্যাদি হওয়ার সম্ভাবনা বেশি থাকে। যেকোন রিসপিরেটরি ইনফেকশনের ফলে শ্বাস গ্রহণ জটিল হতে পারে, যার ফলে পরবর্তীতে লাং টিস্যুর ক্ষতি হতে পারে। ২) হার্ট জনিত সমস্যা– যথাযথভাবে নিশ্চিত না হওয়া গেলেও, সিওপিডি হার্ট অ্যাটাক সহ হার্ট জনিত ঝুঁকি সৃষ্টি করে। ৩) ফুসফুসের ক্যান্সার– সিওপিডি ফুসফুসের ক্যান্সারের ঝুঁকি বাড়িয়ে তোলে। ৪) ফুসফুসের উচ্চ রক্তচাপ– সিওপিডি’র ফলে ফুসফুসের আর্টারিতে উচ্চ রক্তচাপ হতে পারে, এতে করে ফুসফুসে রক্ত চলে আসে। একে পালমোনারি হাইপারটেনশনও বলা হয়। ৫) ডিপ্রেশন– শ্বাসকষ্টের কারণে রোগী এমন অনেক কিছুই করতে ব্যর্থ হন, যা তিনি করতে চান বা ভালোবাসেন। এসব বিষয়গুলো ধীরে ধীরে মানুষের মস্তিষ্কে আঘাত করে, রোগী হতাশাগ্রস্থ হয়ে পড়েন, নিজেকে অন্যের তুলনায় দুর্বল ভাবতে থাকেন। এসবের ফলে এবং জটিল রোগ মোকাবিলা করতে করতে রোগী ডিপ্রেশনে ভুগেন।
এছাড়া, সিওপিডিহীন প্রাপ্তবয়স্কদের তুলনায় সিওপিডি আক্রান্তরা দৈনিক কার্যক্রম সীমিত থাকে। হাঁটতে, বিশেষ করে উঁচু স্থানে এবং সিঁড়ি বাইতে কষ্ট হয়; বহনযোগ্য অক্সিজেন ট্যাংকের মতো বিশেষ সরঞ্জামের প্রয়োজন হয়; সকলের সাথে একা কিংবা বন্ধু ও আত্মীয়দের সাথে বাইরে ঘুরতে যাওয়া, খেতে যাওয়া, উপাসনালয়ে যাওয়া ইত্যাদি ক্ষেত্রে অংশগ্রহণ করার বিষয়ে অনিশ্চয়তা; যেকোন কাজ করার ক্ষেত্রে অনিশ্চয়তা; কাজে বিভ্রান্তি বোধ করা বা ভুলে যাওয়া, ডিপ্রেশনে বা অন্যান্য মানসিক সমস্যায় ভুগা; হাসপাতালের যাতায়াত বেড়ে যাওয়া, এমনকি রাত্রিযাপনের প্রয়োজন হওয়া; হার্ট-ফেইলিওর, আর্থারাইটিস, ডায়াবেটিস, হার্টের করোনারি রোগ, স্ট্রোক, অ্যাজমা রোগের ঝুঁকি বেড়ে যাওয়া ইত্যাদি সমস্যার সম্মুখীন হন।
প্রতিকার
সিওপিডি রোগের কারণগুলো যেমন স্পষ্ট, তেমনই এর প্রতিকারের পথও স্পষ্ট। এমনকি এটি ধীরে ধীরে কমিয়ে আনাও সম্ভব। ধূমপায়ীরা সিওপিডি’র প্রধান শিকার। তাই ধূমপান ত্যাগই এই রোগ থেকে রক্ষা পাওয়ার প্রধান হাতিয়ার।
দীর্ঘদিন যাবত ধূমপায়ীদের ক্ষেত্রে এই সহজ বিষয়গুলো ততটা সহজ নাও হতে পারে। বিশেষ করে যদি তাঁরা ইতোপূর্বে ধূমপান ত্যাগের প্রচেষ্টায় ব্যর্থ হয়ে থাকেন। তবে চেষ্টা চালিয়ে যাওয়া উচিৎ। ধূমপান বন্ধে সাহায্যকারী কোন প্রোগ্রাম বা পদ্ধতি খুঁজে বের করা মুশকিল হলেও ভীষণ গুরুত্বপূর্ণ। কারণ এর দ্বারাই ফুসফুসের সুস্থতা নিশ্চিত করা সম্ভব।
কারখানা কর্মী যারা রাসায়নিক পদার্থ, ধুলোবালি, কালো ধোঁয়া ইত্যাদির সংস্পর্শে কাজ করে, তারা সিওপিডি’র ঝুঁকিতে থাকে। যদি কর্মক্ষেত্রে ফুসফুসের জ্বালাপোড়া হয় বা কোন সমস্যা অনুভূত হয় তবে কর্তৃপক্ষের সাথে আলোচনা করা উচিৎ। সেক্ষেত্রে, রিসপিরেটরি প্রোটেক্টিভ ইক্যুইপমেন্ট-এর ব্যবহার করা যেতে পারে।
সিওপিডি প্রতিকারে যেসব পদক্ষেপ গ্রহণ করা যায় তা হলো, ধূমপান বর্জন করা। এতে করে ফুসফুস এবং হার্টের ঝুঁকি কমে যায়; নিউমোকক্কাল নিউমোনিয়া এবং অন্যান্য প্রয়োজনীয় প্রতিষেধক গ্রহণ। এর মাধ্যমে অসুস্থতার ঝুঁকি থেকে সুরক্ষিত থাকা সম্ভব; চিকিৎসকের পরামর্শ গ্রহণ। বিশেষ করে মানসিক অশান্তি, অসহায়ত্ববোধ, একাকীত্ববোধ ইত্যাদি সমস্যায় চিকিৎসকের পরামর্শ গ্রহণ করা উচিৎ এবং ডিপ্রেশনকে অবশ্যই গুরুত্বসহকারে নেওয়া উচিৎ।
About Author –
Dr. Chetan Rao Vaddepally , Consultant Pulmonologist, Yashoda Hospitals – Hyderabad
MBBS, M.D(Pulmonary Medicine)
















 Appointment
Appointment Call
Call More
More